Γιατί διατρέχω κίνδυνο εγκεφαλικού;
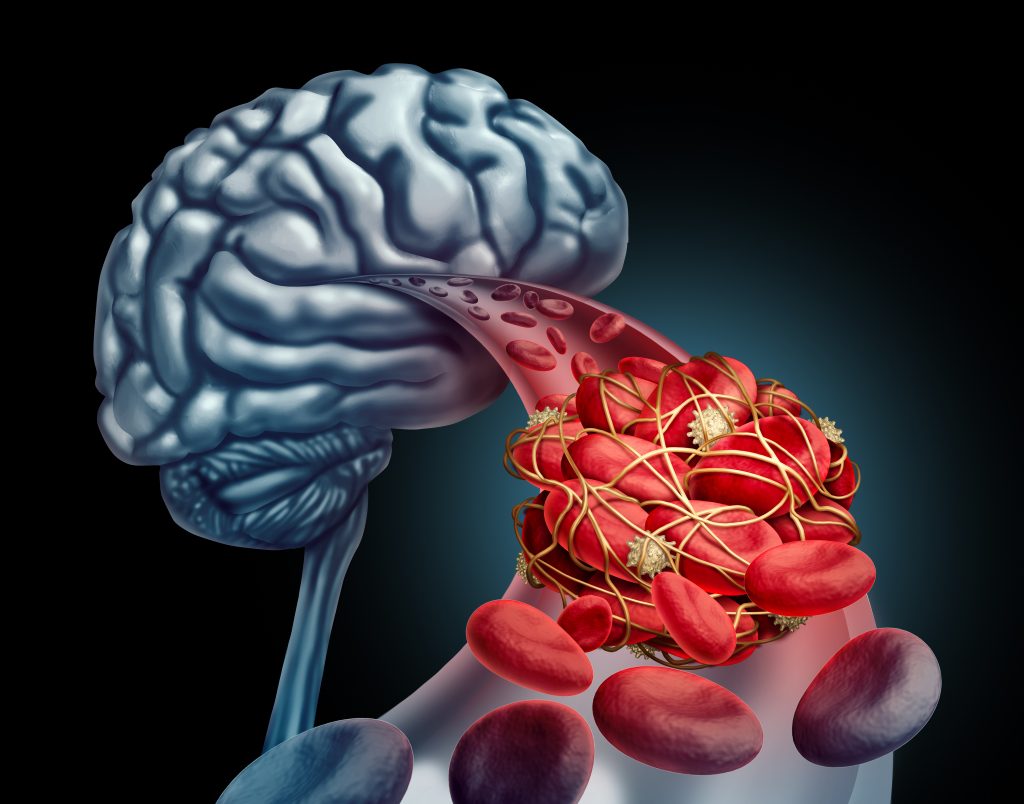
Στην κολπική μαρμαρυγή, η συστολή των κόλπων είναι μειωμένη, προκαλώντας επιβράδυνση ή ακόμη και στασιμότητα της ροής του αίματος, η οποία μπορεί να οδηγήσει σε σχηματισμό θρόμβων. Αυτός ο θρόμβος μπορεί στη συνέχεια να απελευθερωθεί στο κυκλοφορικό σύστημα οδηγώντας σε αγγειακό εγκεφαλικό επεισόδιο ή συστηματική εμβολή. Ο κίνδυνος σχηματισμού θρόμβων είναι υψηλότερος εάν υπάρχουν ορισμένες συννοσηρότητες όπως για παράδειγμα υψηλή αρτηριακή πίεση ή μεγαλύτερη ηλικία. Για την πρόληψη του αγγειακού εγκεφαλικού επεισοδίου σε ασθενείς με υψηλότερο κίνδυνο, συνιστώνται συνήθως φάρμακα που ονομάζονται κοινώς «αντιπηκτικά» (αντιθρομβωτικά). Ο γιατρός σας θα υπολογίσει τον κίνδυνο που διατρέχετε και θα συζητήσει μαζί σας τα πλεονεκτήματα και τους πιθανούς κινδύνους από τη λήψη ενός αντιπηκτικού φαρμάκου. Θα πρέπει να αποφασίσετε από κοινού («κοινή λήψη αποφάσεων») αν θα ξεκινήσετε ένα τέτοιο φάρμακο ή όχι.
Για να μάθετε περισσότερα σχετικά με την κοινή λήψη αποφάσεων για την αντιπηκτική αγωγή και γιατί είναι σημαντικό για εσάς να συμμετάσχετε ενεργά στην απόφαση, διαβάστε το παρακάτω άρθρο που είναι ειδικά γραμμένο για ασθενείς:
Τι κίνδυνο έχω για εγκεφαλικό;
Ο γιατρός σας έχει πιθανώς συζητήσει τον κίνδυνο εμφάνισης αγγειακού εγκεφαλικού επεισοδίου που σχετίζεται με κολπική μαρμαρυγή. Αυτό υπολογίζεται χρησιμοποιώντας μια βαθμολογία που ονομάζεται βαθμολογία CHA2DS2- VASc. Οι ακόλουθες καταστάσεις αυξάνουν τον κίνδυνό σας: συμφορητική καρδιακή ανεπάρκεια –1 βαθμός, υψηλή αρτηριακή πίεση –1 βαθμός, ηλικία ≥ 65 –1 βαθμός, ≥ 75 –2 βαθμοί, διαβήτης –1 βαθμός, προηγούμενο αγγειακό εγκεφαλικό επεισόδιο ή παροδική ισχαιμική προσβολή –2 βαθμοί, αγγειακή νόσος (περιφερική αρτηριακή νόσος, προηγούμενο έμφραγμα του μυοκαρδίου, αθήρωμα αορτής) –1 βαθμός και το γυναικείο φύλο μετρά επίσης για 1 βαθμό.
Σύμφωνα με τον αριθμό των βαθμών και ως εκ τούτου τη βαθμολογία CHA2DS2- VASc –, ο κίνδυνος αγγειακού εγκεφαλικού επεισοδίου αυξάνεται από 1,3% ετησίως (εάν CHA2DS2- VASc – βαθμολογία =1), σε 15,2% ετησίως (εάν CHA2DS2- VASc – βαθμολογία = 9).
Μερικοί άνθρωποι έχουν κρίσεις κολπικής μαρμαρυγής, οι οποίες σταματάνε αυτόματα και μερικοί από αυτούς είναι ασυμπτωματικοί. Ανάλογα με τον κίνδυνο εγκεφαλικού, ενδέχεται να χρειάζεστε δια βίου αντιπηκτικά ακόμα και μετά την αποκατάσταση του ρυθμού σας στο φυσιολογικό.
Αντιπηκτικά
Τα αντιπηκτικά είναι φάρμακα που παρατείνουν τον χρόνο πήξης του αίματος, εμποδίζοντας τον σχηματισμό θρόμβων. Τα αντιπηκτικά μπορεί να είναι ανταγωνιστές της βιταμίνης Κ ή από του στόματος αντιπηκτικά φάρμακα που δεν είναι ανταγωνιστές της βιταμίνης Κ, τα οποία ονομάζονται επίσης νέα από του στόματος αντιπηκτικά (NOAC), ή άμεσα από του στόματος αντιπηκτικά (DOAC).
Ανταγωνιστές βιταμίνης Κ
(βαρφαρίνη, ασενοκουμαρόλη, φαινπροκουμόνη)
Οι ανταγωνιστές της βιταμίνης Κ είναι τα παλαιότερα αντιπηκτικά. Μειώνουν την ικανότητα του αίματος να σχηματίζει θρόμβους. Εάν ο γιατρός σας σάς συνταγογραφήσει ένα από αυτά τα φάρμακα, θα πρέπει να ακολουθήσετε προσεκτικά τις οδηγίες του γιατρού σας.
Θα πρέπει να κάνετε τακτικές εξετάσεις αίματος για να παρακολουθείτε τις αντιπηκτικές επιδράσεις του φαρμάκου στο αίμα. Αυτό μετριέται με το «INR» ή αλλιώς διεθνές κανονικοποιημένο πηλίκο. Φυσιολογικά, σε αυτούς που δεν λαμβάνουν αντιπηκτικά, το αίμα πήζει όταν το INR είναι κοντά στο 1. Για τη μείωση του κινδύνου αγγειακού εγκεφαλικού επεισοδίου σε ασθενείς με κολπική μαρμαρυγή, το INR θα πρέπει να κυμαίνεται μεταξύ 2 και 3. Ανάλογα με αυτήν τη μέτρηση, η δοσολογία των φαρμάκων θα προσαρμοστεί σε ατομική βάση. Είναι εξαιρετικά σημαντικό να κάνετε τακτικά αυτήν την εξέταση αίματος για είστε σίγουροι ότι η δόση που χρησιμοποιείτε είναι σωστή και ότι δεν διατρέχετε κίνδυνο. Η δοσολογία που χρησιμοποιείται μπορεί να διαφέρει από άτομο σε άτομο και με την πάροδο του χρόνου.
Είναι επίσης σημαντικό να γνωρίζετε ότι τα τρόφιμα που περιέχουν υψηλή ποσότητα βιταμίνης K μπορούν να εξουδετερώσουν τους ανταγωνιστές της βιταμίνης K. Εάν η διατροφή σας είναι πλούσια σε βιταμίνη Κ θα πρέπει πιθανώς να πάρετε περισσότερο αντιπηκτικό.
NOAC
Σε αυτά φάρμακα περιλαμβάνονται η δαβιγατράνη, η ριβαροξαμπάνη, η απιξαμπάνη και η εδοξαμπάνη. Είναι βραχύτερης δράσης από τους ανταγωνιστές της βιταμίνης Κ και συνήθως δεν απαιτούν τακτικές εξετάσεις αίματος ή παρακολούθηση από τον γιατρό σας.
Εάν σας συνταγογραφηθεί NOAC, η νεφρική σας λειτουργία πρέπει να παρακολουθείται από τον γιατρό σας. Εάν η νεφρική λειτουργία επιδεινωθεί, η δόση του φαρμάκου μπορεί να χρειαστεί να μειωθεί.
Αυτά τα φάρμακα μπορούν να χρησιμοποιηθούν χωρίς παρακολούθηση του INR και δεν επηρεάζονται από τα τρόφιμα, άλλα φάρμακα και το αλκοόλ. Η δαβιγατράνη και η απιξαµπάνη λαµβάνονται δύο φορές την ηµέρα, ενώ η ριβαροξαµπάνη και η εδοξαµπάνη µπορούν να λαµβάνονται µία φορά την ηµέρα. Είναι εξαιρετικά σημαντικό να λαμβάνετε το NOAC κάθε μέρα όπως σας έχει συνταγογραφηθεί από τον γιατρό σας.
Παρενέργειες
Κίνδυνος αιμορραγίας (με αντιπηκτικό)
Η συχνότερη παρενέργεια που εμφανίζεται με όλα τα αντιπηκτικά είναι η αιμορραγία. Στις περισσότερες περιπτώσεις η αιμορραγία δεν είναι σοβαρή, όπως μώλωπες ή μικρή ρινορραγία. Περίπου 1-2% των ατόμων που λαμβάνουν αντιπηκτικά θα εμφανίσουν πιο σοβαρή αιμορραγία, η οποία μπορεί να απαιτήσει μετάγγιση αίματος και διακοπή της αντιπηκτικής θεραπείας. Η πιο σοβαρή αιμορραγική παρενέργεια από τα αντιπηκτικά είναι μια αιμορραγία στον εγκέφαλο, γνωστή ως «ενδοκρανιακή αιμορραγία». Εάν ανησυχείτε για τον κίνδυνο αιμορραγίας που σχετίζεται με το αντιπηκτικό σας, συζητήστε το με τον γιατρό σας. Ο γιατρός σας θα αξιολογήσει τον ατομικό σας κίνδυνο εγκεφαλικού και θα εκτιμήσει τον κίνδυνο αιμορραγίας λόγω αντιπηκτικού.
Ο γιατρός σας μπορεί να υπολογίσει τον κίνδυνο αιμορραγίας πριν σας προσφερθεί ένα από τα αντιπηκτικά φάρμακα χρησιμοποιώντας μια βαθμολογία κινδύνου. Ένα παράδειγμα βαθμολογίας κινδύνου αιμορραγίας που χρησιμοποιείται συχνά είναι η βαθμολογία HAS-BLED.
Αξιολόγηση του κινδύνου αιμορραγίας, εάν λαμβάνετε αντιπηκτικά – Διαδικτυακό εργαλείο υπολογισμού
Συσκευές σύγκλεισης ωτίου αριστερού κόλπου (LAA)
Ο γιατρός σας µπορεί επίσης να προτείνει µια επέµβαση για τη σύγκλειση του ωτίου του αριστερού κόλπου (µια κοιλότητα στον αριστερό άνω θάλαµο της καρδιάς) όπου συχνά σχηµατίζονται θρόµβοι.
Η ίδια η επέμβαση διεξάγεται διαδερμικά, με τοπική αναισθησία. Ένας καθετήρας εισάγεται μέσω φλέβας στη βουβωνική χώρα και τοποθετείται στον άνω αριστερό θάλαμο (αριστερός κόλπος). Μια συσκευή που µοιάζει µε πώµα (συσκευή σύγκλεισης αριστερού κόλπου) τοποθετείται σε συµπτυγµένη µορφή στο ωτίο και εκπτύσσεται για να αποφράξει εντελώς την κοιλότητα του ωτίου του αριστερού κόλπου. Ο κύριος σκοπός της σύγκλεισης του ωτίου του αριστερού κόλπου είναι να αποτρέψει τη μετακίνηση θρόμβων από το ωτίο αριστερού κόλπου στον αριστερό κόλπο και την κοιλία. Αυτή η επέμβαση συνιστάται κυρίως σε ασθενείς που έχουν αυξημένο κίνδυνο θρόμβων αίματος και αντένδειξη για αντιπηκτικά λόγω πολύ υψηλού κινδύνου αιμορραγίας (συχνά λόγω προηγούμενων απειλητικών για τη ζωή αιμορραγικών συμβάντων).
Σχετικές σελίδες
- Χρήσιμες εξετάσεις
- Αποκατάσταση φυσιολογικού καρδιακού ρυθμού και πρόληψη υποτροπών
- Έλεγχος καρδιακής συχνότητας (έλεγχος συχνότητας)
- Τι είναι η καρδιοανάταξη;
- Κατάλυση κολπικής μαρμαρυγής
- Βηματοδότης και κατάλυση κολποκοιλιακού κόμβου ή δεματίου His
- Πώς να προλάβετε το εγκεφαλικό
- Πώς να προλάβετε την καρδιακή ανεπάρκεια
- Πώς να προλάβετε την υποτροπή

 English
English Français
Français Deutsch
Deutsch Español
Español Italiano
Italiano Nederlands
Nederlands Polski
Polski Русский
Русский Svenska
Svenska Português
Português Hrvatski
Hrvatski 简体中文
简体中文 العربية
العربية
