Почему у меня есть риск инсульта?
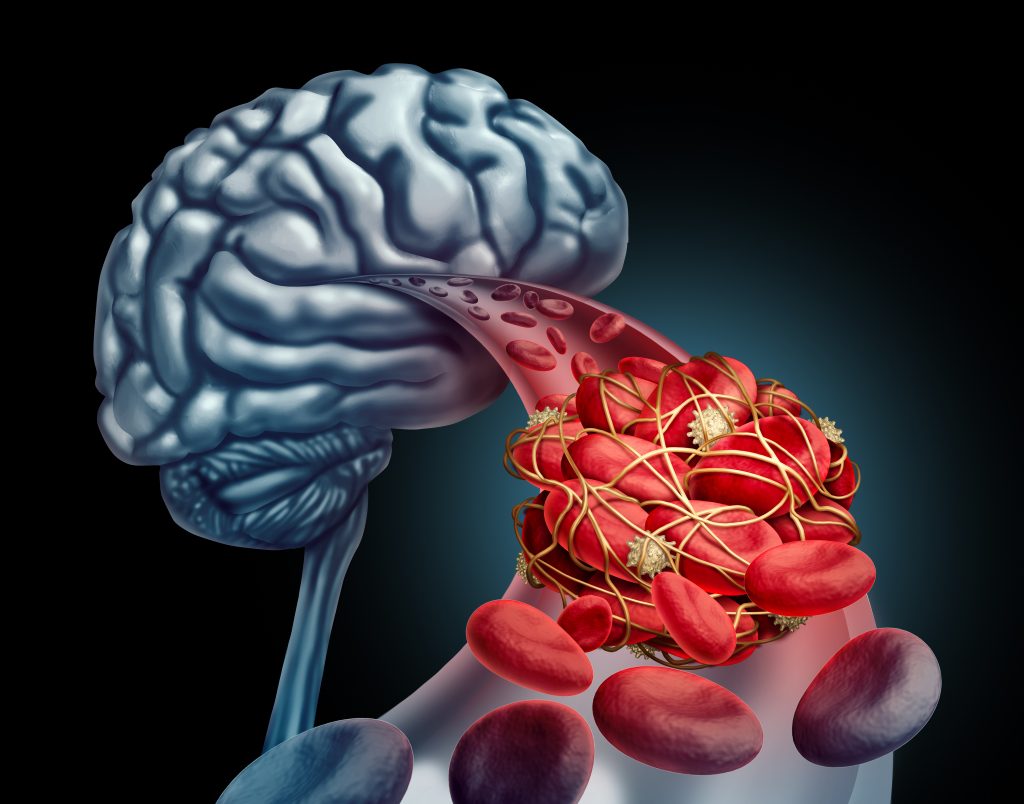
При фибрилляции предсердий их сокращение уменьшается, вызывая замедление или даже застой кровотока, что может привести к образованию тромбов. Такой тромб может попасть в кровеносную систему, что приводит к инсульту или системной эмболии. Риск образования тромбов увеличивается при наличии определенных сопутствующих заболеваний, например, при высоком артериальном давлении или в пожилом возрасте. Для профилактики инсульта у пациентов с повышенным риском обычно рекомендуются разжижающие кровь препараты (антикоагулянты). Ваш лечащий врач оценит риск и обсудит с вами преимущества и возможные отрицательные последствия приема антикоагулянтов. Вам следует совместно решить («совместное принятие решений»), начнете ли вы принимать такие препараты или нет.
Чтобы узнать больше о совместном принятии решений, касающихся антикоагулянтов, и о том, почему вам важно активно участвовать в принятии решений, прочтите следующую статью, предназначенную специально для пациентов:
Насколько высок мой риск инсульта?
Вероятно, ваш врач рассказал вам о риске инсульта, связанного с фибрилляцией предсердий. Он рассчитывается при помощи шкалы CHA2DS2- VASc. Риск повышается при следующих заболеваниях: застойная сердечная недостаточность — 1 балл, высокое кровяное давление — 1 балл, возраст ≥ 65 — 1 балл, ≥ 75 — 2 балла, диабет — 1 балл, перенесенный инсульт или транзиторная ишемическая атака — 2 балла, сосудистые заболевания (заболевание периферических артерий, перенесенный инфаркт миокарда, атерома дуги аорты) — 1 балл, женский пол также засчитывается как 1 балл.
Согласно количеству баллов и, таким образом, шкале CHA2DS2- VASc, риск инсульта возрастает от 1,3% в год (если балл по шкале CHA2DS2- VASc = 1) до 15,2% в год (если балл по шкале CHA2DS2- VASc = 9).
Оценка вашего риска инсульта при фибрилляции предсердий — онлайн-калькулятор
У некоторых людей приступы фибрилляции предсердий прекращаются спонтанно, и некоторые из них проходят бессимптомно. В зависимости от вашего уровня риска инсульта вам может потребоваться прием антикоагулянтов на протяжении всей жизни даже после восстановления сердечного ритма.
Препараты, разжижающие кровь (антикоагулянты)
Антикоагулянты — это препараты, которые увеличивают время свертывания крови, предотвращая образование тромбов (сгустков крови). Антикоагулянты могут быть антагонистами витамина К или не являться антагонистами витамина К, последние также называются новыми пероральными антикоагулянтами, не влияющими на уровень витамина К (НОАК) или пероральными антикоагулянтами прямого действия (ПАПД).
Антагонисты витамина К
(варфарин, аценокумарол, фенпрокумон)
Антагонисты витамина К — самые старые антикоагулянты. Они обладают антитромбическим действием, поэтому в крови не образуются тромбы. Если врач назначает вам один из этих препаратов, вы должны тщательно следовать его инструкциям.
Необходимо регулярно проводить анализы крови, чтобы контролировать антикоагулирующее действие препарата. Он оценивается с помощью “МНО” — международного нормализованного отношения. МНО у людей, которые не принимают антикоагулянты, обычно составляет около 1. Для снижения риска инсульта у пациентов с фибрилляцией предсердий их МНО должно составлять 2-3. В зависимости от результатов этого анализа врач определяет индивидуальную дозировку лекарственных препаратов. Очень важно сдавать этот анализ крови регулярно, чтобы проверить правильность дозировки и отсутствие рисков. Разным людям прописывают разные дозы препаратов с учетом возраста и состояния здоровья.
Также важно знать, что продукты питания с высоким содержанием витамина К могут снижать действие антагонистов витамина К. Если ваш рацион богат витамином К, вам понадобится принимать более высокие дозы антикоагулянтов.
НОАК
Эти препараты включают дабигатран, ривароксабан, апиксабан и эдоксабан. Их действие более кратковременное, чем у антагонистов витамина К, и, как правило, они не требуют регулярных анализов крови или контроля со стороны вашего врача.
Если вам назначен НОАК, необходим врачебный контроль функции почек. Если наблюдается сильное снижение функции почек, доза препарата, возможно, будет уменьшена.
Эти препараты можно принимать без контроля МНО, а также без ограничения рациона питания, приема других лекарственных препаратов и употребления алкоголя. Дабигатран и апиксабан необходимо принимать два раза в день, а ривароксабан и эдоксабан можно принимать один раз в день. Очень важно принимать НОАК ежедневно, в соответствии с рекомендациями вашего лечащего врача.
Побочные эффекты
Риск кровотечения (при приеме антикоагулянтов)
Самый распространенный побочный эффект, который возникает на фоне приема всех антикоагулянтов, — это кровотечение. В большинстве случаев оно не является серьезным, например, появляются кровоподтеки или незначительное носовое кровотечение. Примерно у 1-2% людей, принимающих антикоагулянты, развиваются более серьезные кровотечения, которые требуют переливания крови и прерывания курса лечения антикоагулянтами. Самый серьезный побочный эффект с точки зрения кровотечений при приеме антикоагулянтов — это кровоизлияние в мозг или “внутричерепное кровоизлияние”. Если вы обеспокоены риском кровотечения, связанного с принимаемым вами антикоагулянтом, обсудите этот вопрос с лечащим врачом. Он оценит ваши индивидуальные риски развития инсульта и определит ваш риск кровотечения на фоне приема антикоагулянтов.
Ваш лечащий врач может рассчитать ваш риск кровотечения до назначения вам одного из антикоагулянтов с помощью шкалы рисков. Одним из примеров широко распространенных шкал рисков является шкала HAS-BLED.
Оценка вашего риска кровотечения при приеме антикоагулянтов — онлайн-калькулятор
Окклюзия ушка левого предсердия (УЛП)
Врач также может предложить процедуру окклюзии ушка левого предсердия (мешочек на левой верхней камере сердца), где часто образуются тромбы.
Сама процедура проводится чрескожно с местной анестезией. Катетер вводится через паховую вену и перемещается в верхнюю левую камеру (левое предсердие). В ушко в закрытом виде доставляется похожее на пробку приспособление (окклюдер ушка левого предсердия), которое затем расправляется с тем, чтобы полностью закупорить полость ушка левого предсердия. Основной целью закрытия ушка левого предсердия является предотвращение перемещения тромба из ушка левого предсердия в левое предсердие и желудочек. Эта процедура в основном рекомендуется пациентам с повышенным риском образования тромбов и противопоказанием к применению антикоагулянтов из-за очень высокого риска кровотечения (часто из-за предшествующих угрожающих жизни кровотечений).
Другие страницы по этой теме
- Рекомендуемые обследования
- Восстановление нормального сердечного ритма и предотвращение рецидивов
- Контроль частоты сердечных сокращений (контроль сердечного ритма)
- Что такое электроимпульсная терапия?
- Абляция при фибрилляции предсердий
- Кардиостимулятор в сочетании с абляцией АВ-узла и пучка Гиса
- Как предотвратить инсульт?
- Как предотвратить сердечную недостаточность?
- Как предотвратить рецидив?

 English
English Français
Français Deutsch
Deutsch Español
Español Italiano
Italiano Nederlands
Nederlands Polski
Polski Svenska
Svenska Português
Português Hrvatski
Hrvatski Ελληνικα
Ελληνικα 简体中文
简体中文 العربية
العربية
